- Čo je liečba trombolýzou
- Druhy postupov
- Indikácie pre
- Kontraindikácie postupu
- Trombolytické podmienky liečby
- Lieky na podávanie
- Možné komplikácie
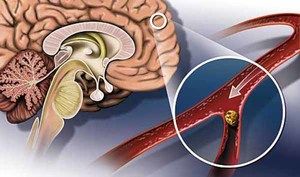 S vekom každá osoba do istej miery nosí dôležité telesné systémy. Najčastejšie sa starší ľudia stretávajú s ischemickou mozgovou príhodou, ktorá je spôsobená mnohými vnútornými a vonkajšími faktormi. Hlavnou príčinou patológie je narušenie krvného obehu a zablokovanie mozgových ciev krvnou zrazeninou.
S vekom každá osoba do istej miery nosí dôležité telesné systémy. Najčastejšie sa starší ľudia stretávajú s ischemickou mozgovou príhodou, ktorá je spôsobená mnohými vnútornými a vonkajšími faktormi. Hlavnou príčinou patológie je narušenie krvného obehu a zablokovanie mozgových ciev krvnou zrazeninou.
Takéto závažné ochorenie vždy vyvoláva nezvratné následky. Výsledkom je poškodenie určitej časti mozgu - ischemického jadra. V prvých minútach po mozgovej porážke si poškodené mozgové bunky stále zachovávajú svoju životne dôležitú aktivitu, ale iba vtedy, ak sa včas pokúsia normalizovať krvný obeh a odstrániť krvnú zrazeninu. Trombolýza sa považuje za inovatívnu a najúčinnejšiu metódu liečby ischemickej mozgovej príhody.
Čo je liečba trombolýzou
Každý vie, že mozgová príhoda je veľmi nebezpečná choroba a je spojená s nezvratnými zdravotnými následkami. Nie každý však chápe, že aj pri ischemickej mozgovej porážke bude výsledok choroby do veľkej miery závisieť od niekoľkých základných nuancií. Konkrétne zo správneho liečenia a predovšetkým z chirurgického lekárskeho zákroku.
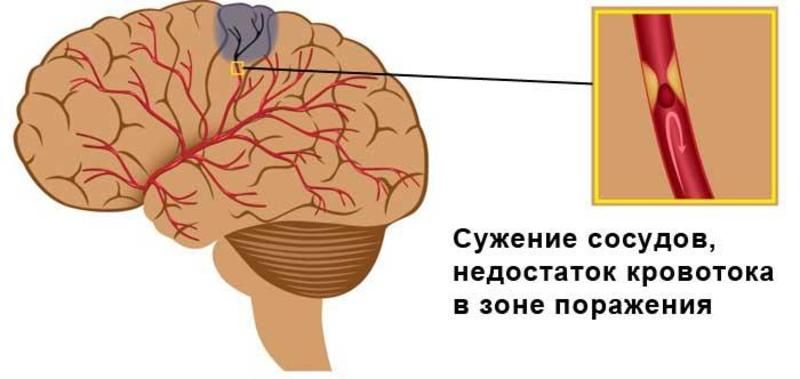
Postihnuté mozgové bunky, aj pri mŕtvici, neumierajú okamžite - v oblasti ischemického jadra zostávajú životaschopné najmenej 6-8 minút, zatiaľ čo bunky v susednom mozgovom tkanive fungujú tri až šesť hodín, vo výnimočných prípadoch do niekoľkých dní vrátane. Ak sa v týchto časových intervaloch obnoví krvný obeh v mozgu, neuróny sa budú môcť vrátiť k normálu. Na tento účel je obvyklé používať trombolýzu v medicíne.
Trombolytická terapia je postup, ktorého účelom je zavádzanie špeciálnych liekov do poškodených tepien mozgu, ktoré môžu rýchlo rozpustiť vzniknutý trombus a obnoviť prísun krvi. Vďaka tejto technike majú pacienti reálnu šancu na zotavenie. Hlavnou podmienkou trombolýzy je použitie v prvých hodinách po záchvate mŕtvice.
Druhy postupov
V súčasnej dobe existujú dva hlavné typy liečby pomocou trombolýzy. Každá z nich má svoje vlastné charakteristiky a indikácie pre dirigovanie .
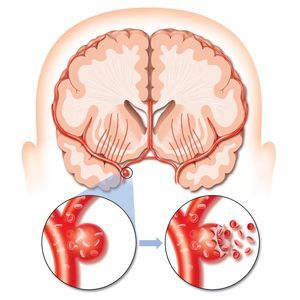 Selektívna trombolýza . Tento typ liečby predstavuje zavedenie liekov priamo do lúmenu patologickej žily. Liečivo sa podáva pomocou špeciálneho katétra. Injekcia lieku sa vždy uskutočňuje iba v oblasti lokalizácie trombusu. Počas podávania lieku lekár neustále monitoruje tento proces pomocou mozgovej angiografie. Samotný postup netrvá dlhšie ako dve hodiny. Hlavnými výhodami tejto techniky sú vysoká presnosť podávania liečiva, neustále monitorovanie procesu pomocou röntgenových lúčov, presný účinok na krvné zrazeniny a absencia potreby pitvy tkaniva.
Selektívna trombolýza . Tento typ liečby predstavuje zavedenie liekov priamo do lúmenu patologickej žily. Liečivo sa podáva pomocou špeciálneho katétra. Injekcia lieku sa vždy uskutočňuje iba v oblasti lokalizácie trombusu. Počas podávania lieku lekár neustále monitoruje tento proces pomocou mozgovej angiografie. Samotný postup netrvá dlhšie ako dve hodiny. Hlavnými výhodami tejto techniky sú vysoká presnosť podávania liečiva, neustále monitorovanie procesu pomocou röntgenových lúčov, presný účinok na krvné zrazeniny a absencia potreby pitvy tkaniva.- Systémová trombolýza . Táto technika sa používa iba vtedy, keď nie je možné určiť miesto vzniku krvnej zrazeniny. V tomto prípade sa liek vstrekuje do žilovej dutiny pomocou kvapkadla. Hlavnou výhodou tejto techniky je to, že keď vstúpi do žily, je liek distribuovaný v krvnom riečisku a rozpúšťa všetky existujúce krvné zrazeniny na svojej ceste. Okrem toho takýto postup netrvá dlhšie ako hodinu. Jedinou významnou nevýhodou liečby je, že existuje vysoká pravdepodobnosť otvorenia krvácania po nej.
Obe metódy sa môžu použiť iba po dôkladnej diagnóze. Výber trombolytík na resorpciu krvných zrazenín určuje špecialista, pretože niektoré lieky môžu spôsobiť komplikácie alebo alergické reakcie.
Indikácie pre
Napriek skutočnosti, že trombolýza mŕtvice je vysoko účinná, má postup prísne indikácie. Je to spôsobené skutočnosťou, že tento typ liečby má určité komplikácie, ktoré sa najčastejšie vyskytujú v dôsledku ignorovania indícií na jej implementáciu. Trombolytická liečba sa môže vykonať iba ak:
 pacient starší ako osemnásť rokov;
pacient starší ako osemnásť rokov;- v čase liečby neexistujú žiadne zjavné zlepšenia stavu pacienta
- diagnóza (ischemická mozgová príhoda) bola presne potvrdená;
- interval od okamihu útoku nie je dlhší ako tri až šesť hodín;
- existuje presné vylúčenie diagnózy hemoragickej mŕtvice;
- príznaky spontánne neznižujú;
- Za posledných štrnásť dní sa nevykonala vážna operácia;
- za posledné tri mesiace nedošlo k traumatickému poškodeniu mozgu, infarktu myokardu alebo gastrointestinálnemu krvácaniu;
- bola vykonaná dôkladná diagnostika stavu pacienta;
- nie sú možné žiadne kontraindikácie postupu.
Je veľmi dôležité si uvedomiť, že ak je ischemická mozgová porážka v mozgu zamieňaná s hemoragiou a je vykonaná trombolýza, potom tento postup povedie k smrti. Je to spôsobené skutočnosťou, že zavedenie trombolytík významne zvyšuje pravdepodobnosť krvácania, a to je neprijateľné s hemoragickou formou patológie.
Kontraindikácie postupu
Trombolytická liečba má veľa závažných kontraindikácií, ktoré musí lekár vziať do úvahy pred vymenovaním postupu. Mali by ste o nich určite vedieť, pretože inak môžu vzniknúť nezvratné komplikácie až do fatálneho výsledku. Preto sa tento postup nikdy nevykonáva, ak:
- pacient má opakovanú mozgovú príhodu;
- vysoký krvný tlak - nad 185 mm / RT. Art. na systole, ako aj na 110 mm / RT. Art. na diastole;
- dochádza k miernemu zlepšeniu príznakov neurologických abnormalít;
- pacient je v kóme;
- odhalil malý počet krvných doštičiek (menej ako 100 000);
- klinické zlepšenie nastáva 3-6 hodín po mozgovej mŕtvici;
 niekoľko mesiacov pred mŕtvicou bola vykonaná komplexná operácia;
niekoľko mesiacov pred mŕtvicou bola vykonaná komplexná operácia;- v dôsledku postupu existuje vysoká pravdepodobnosť disekcie aorty;
- pacient má epilepsiu;
- desať dní pred mozgovou príhodou došlo k zástave srdca;
- pacient má zlú koaguláciu krvi;
- za posledné tri týždne došlo k vnútornému krvácaniu;
- vyskytujú sa ulcerózne lézie gastrointestinálneho traktu a ďalšie degeneratívne odchýlky;
- pacient má diabetes bez ohľadu na štádium;
- pri odčítaní glukózy existujú odchýlky od normy;
- existujú závažné patológie pečene alebo obličiek.
Niektoré kontraindikácie sú relatívne, preto rozhodnutie o trombolytickej liečbe rozhoduje lekár individuálne v závislosti od aktuálneho stavu pacienta.
Trombolytické podmienky liečby
Liečba sa vždy vykonáva v nemocnici pod prísnym dohľadom lekára. U tohto pacienta je umiestnený do vaskulárneho oddelenia, kde by mala byť umiestnená jednotka intenzívnej starostlivosti alebo jednotka neuroresuscitácie so všetkým potrebným vybavením.
Procedúra sa vždy vykonáva po dôkladnej diagnóze prichádzajúceho pacienta. Hlavnými diagnostickými opatreniami sú MRI alebo CT sken mozgu, krvný test, transkraniálna dopplerografia a vyšetrenie TCD.
Vyžaduje sa test zrážania krvi a hladina glukózy av prípade potreby sa študuje ďalší dôležitý krvný obraz. Okrem toho je pacient vyšetrený pomocou stupnice zdvihov. Ak je súčet bodov na tejto stupnici 25 alebo vyšší, potom bude postup pacientovi úplne kontraindikovaný.

Po vykonaní všetkých potrebných diagnostických opatrení a laboratórnych testov bude lekár schopný urobiť konečnú diagnózu a zvoliť metódu trombolytickej liečby.
Technikou postupu je pomalé zavádzanie vybraného liečiva do postihnutej artérie, aby sa rozpustil trombus. Trombolytikum sa môže podávať intravenózne alebo katétrom. Bez ohľadu na to, akú technológiu liečby lekár vyberie, účinnosť však bude priamo závisieť od jeho profesionality.
Lieky na podávanie
Účinnosť postupu závisí nielen od kvalifikácie odborníka, ktorý ho vykonáva, ale aj od kvality liekov vstreknutých do žily. Napriek množstvu rôznych trombolytík nie všetky lieky sú rovnako účinné. Existuje niekoľko hlavných skupín liekov, ktoré sa najčastejšie používajú počas trombolytickej liečby .
- Rýchly pozitívny výsledok sa dá dosiahnuť, keď sa počas postupu používa liek „Prourokináza“. Tento liek však nie je vhodný pre pacientov, ktorí majú zlú zrážanlivosť krvi alebo existuje riziko mozgového krvácania.
- Najbezpečnejšie a zároveň nemenej efektívne a účinné sú prípravky Alteplaza alebo Aktilize, ktoré dokážu v krátkom čase zmierniť stav pacienta. Môže sa použiť 5-6 hodín po nástupe prvých príznakov ischemickej mozgovej príhody. Na liečbu týmito liekmi je však potrebný heparín.
- Nová generácia liekov "Anistreplaza", "Tenecteplasa" a "Metalizácia" nevyžaduje použitie heparínu po podaní, čo výrazne zjednodušuje proces liečby pacienta. Okrem toho je v dôsledku intravenózneho podania liečiva pravdepodobnosť vzniku alergických reakcií minimalizovaná.
- Droga starej generácie, streptokináza, sa používa zriedka. Je to najjednoduchšie a najlacnejšie spomedzi existujúcich analógov a súčasne má silný trombolytický účinok. Je schopný spôsobiť vážne alergické reakcie a vyvolať rozvoj hematómov, preto sa streptokináza používa v zriedkavých prípadoch a nie viac ako raz.
- Liek „Urokináza“ je relatívne nový liek so silným účinkom. Miera prežitia je výrazne vyššia ako v prípade ich náprotivkov (najmenej pätnásť percent). Heparín je však potrebný na liečbu ischemickej mozgovej príhody s Urokinázou.
Uvedené prípravky pozostávajú hlavne z prírodných zložiek. Bez ohľadu na zloženie a terapeutický účinok je však prísne zakázané ich používať na odstránenie príznakov mozgovej mŕtvice. Trombolytiká majú mnoho kontraindikácií a vedľajších účinkov, ktoré musí lekár vziať do úvahy pred intravenóznym podaním lieku.

Možné komplikácie
Pravdepodobnosť komplikácií vyplývajúcich z liečby je minimálna a predstavuje iba 10 - 12 percent z celkového počtu prípadov.
Bez ohľadu na to je však vždy dôležité dodržiavať bezpečnostné opatrenia a postup vykonávať pod dohľadom skúseného lekára.
Vedľajšie účinky, ktoré sa niekedy vyskytnú po liečbe, sa môžu vyjadriť takto:
 nefunkčná srdcová frekvencia;
nefunkčná srdcová frekvencia;- významné zníženie krvného tlaku;
- zvýšenie teploty na malé značky - 37–38 stupňov, čo je spravidla normálny stav po zákroku;
- akútne srdcové zlyhanie;
- alergia na injekčné drogy;
- mozgová mŕtvica nastane, ak pacient nebol okamžite diagnostikovaný hemoragickým poškodením mozgových tkanív;
- objav krvácania, interného aj externého, v dôsledku zlej koagulácie krvi.
Pokiaľ ide o smrť, jedná sa o veľmi zriedkavý postup, ktorý sa vyskytuje hlavne u starších pacientov. V každom prípade liečba takého vážneho ochorenia, ako je ischemická mozgová mŕtvica, si vždy vyžaduje integrovaný prístup a odborný dohľad.