- Primárne akcie
- Kľúčové body týkajúce sa stravovania
- Niekoľko jednoduchých tipov
- Cesta z hladovky
- Dátum stravovania a ďalšie ošetrenie
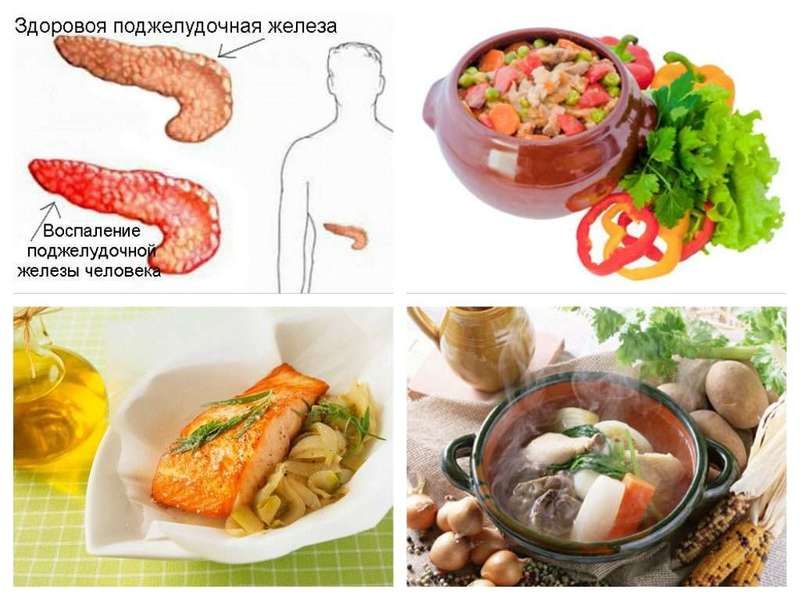
 Pankreatitída je akútny zápal pankreasu, ktorý je spôsobený narušením fermentácie gastrointestinálneho traktu s následnou nekrózou tkanív tohto orgánu. Strava na akútnu pankreatitídu je nevyhnutným predpokladom na zmiernenie zápalu, spustenie regeneračných funkcií orgánu a prenos choroby do stavu remisie. Pacientovi sa tiež vyžaduje hladovka a nepretržitý lekársky dohľad.
Pankreatitída je akútny zápal pankreasu, ktorý je spôsobený narušením fermentácie gastrointestinálneho traktu s následnou nekrózou tkanív tohto orgánu. Strava na akútnu pankreatitídu je nevyhnutným predpokladom na zmiernenie zápalu, spustenie regeneračných funkcií orgánu a prenos choroby do stavu remisie. Pacientovi sa tiež vyžaduje hladovka a nepretržitý lekársky dohľad.
Primárne akcie
Výživa pri akútnej pankreatickej pankreatitíde je spôsobená ministerstvom zdravotníctva, na každého pacienta sa aplikuje tzv. Strava číslo 5p v dvoch variantoch bez ohľadu na štádium choroby. Pri chronickej pankreatitíde sú v čase remisie pacientovi povolené malé tolerancie v podmienkach normálnej tolerancie, avšak všeobecné zásady varenia zostávajú rovnaké.
Po zistení pankreatitídy sa predpíše niekoľko opatrení zameraných na zastavenie fermentácie tráviaceho traktu a odstránenie toxínov z tela pacienta . Vo všeobecnosti môžu byť zastúpené takto:
- hladovka po dobu 2-4 dní;
- parenterálne kŕmenie zmesou fyziologického roztoku a 5% glukózy;
- plynulý prechod na diétu bohatú na bielkoviny s obmedzením kalorického obsahu a obsahu tuku v strave.
 V deň 3 sa pacient prepne na diétu 5p1, na diétu 7 na 5p2, potom sa strava nezmení počas celého obdobia chronického štádia choroby. V závislosti od reakcie tela pacienta sa tiež menia stravovacie funkcie.
V deň 3 sa pacient prepne na diétu 5p1, na diétu 7 na 5p2, potom sa strava nezmení počas celého obdobia chronického štádia choroby. V závislosti od reakcie tela pacienta sa tiež menia stravovacie funkcie.
Recepty stravy na pankreatitídu poskytujú komplexný zoznam jedál, ktoré vám umožňujú „ochorieť s chuťou“.
Kľúčové body týkajúce sa stravovania
Pacient s pankreatitídou, najmä s akútnou formou choroby, je povinný opustiť rad produktov, aby nedošlo k zhoršeniu ich vlastného zdravia. Pacient s takouto chorobou nemôže, dokonca s odpustením, :
- soľ, korenie;
- mastné alebo vyprážané potraviny;
 mäso z kačice alebo morky, tuk, konzervované potraviny;
mäso z kačice alebo morky, tuk, konzervované potraviny;- cesnak, nakladaná zelenina, paprika, uhorky;
- alkohol;
- jačmeň, perličkový, pšeničný krupica, kukurica, strukoviny;
- slnečnicový olej, veľa masla, tukov;
- mäsové a rybie bujóny, mastné ryby;
- huby, riasy, špenát, šťaveľ;
- omáčky, párky, syry;
- pečenie, čokoláda, najviac cukroviniek.
Základom stravy pacientov s akútnou pankreatitídou je dusená zelenina, ovocná polievka vo vode, ovocný nápoj, ľahko uvarený čaj, šípková infúzia, minerálna voda bez plynu. Je dôležité, aby si samotný pacient uvedomil, že strava je základom jeho zdravia a pohody, zatiaľ čo jeho príbuzní by mali porozumieť a zabezpečiť dobrú výživu počas obdobia výstupu z akútnej fázy choroby, pretože proteín je životne dôležitý pre organizmus náchylný na pankreatitídu.
Niekoľko jednoduchých tipov
Ak má rodina milovaného človeka, ktorý má pankreatitídu, príbuzní môžu dostať aspoň niekoľko tipov, ktoré výrazne uľahčujú život a ďalšiu liečbu pacienta:
- kúpiť pomalý sporák, používa sa na 90% stravy;
- vylúčiť z priameho prístupu pacienta pečenie, sladkosti, sladkosti a alkohol;
- zostaviť rozpis jedál a prísne ho dodržiavať;
- zvyknite si vyrábať ovocný nápoj z čiernych ríbezlí, infúziu šípiek, aby bol taký nápoj neustále v dome.
Je tiež dôležité si uvedomiť, že približne 90% ľudí s alkoholovou závislosťou skôr alebo neskôr skončí diagnózou akútnej pankreatitídy. Prirodzene, žiadny alkohol pre takého pacienta nie je jednoducho neprijateľný, inak začne exacerbácia. Strava pre pacientov s pankreatitídou je náročná, ale jej dodržiavanie je nevyhnutné.
Cesta z hladovky
 Po tom, ako bol pacient odstránený z hladovky (hlavne prebieha trvalo), je prevedený do starostlivosti príbuzných, ktorí sú povinní sledovať stav pacienta. Tento proces sa často vyskytuje týždeň po zistení choroby, ak však neexistujú zdravotnícki pracovníci, ktorí by kontrolovali stravu, príbuzní musia vziať do úvahy niektoré aspekty stravovania.
Po tom, ako bol pacient odstránený z hladovky (hlavne prebieha trvalo), je prevedený do starostlivosti príbuzných, ktorí sú povinní sledovať stav pacienta. Tento proces sa často vyskytuje týždeň po zistení choroby, ak však neexistujú zdravotnícki pracovníci, ktorí by kontrolovali stravu, príbuzní musia vziať do úvahy niektoré aspekty stravovania.
V hladných dňoch môže pacient podať slabú infúziu čaju alebo šípky bez cukru alebo medu. Po ukončení tohto stavu sú tieto výrobky možné, ale v extrémne obmedzenom objeme.
Tretí deň
Tretí deň je objem kalórií 400 - 600, množstvo uhľohydrátov je až 75 g. Výhodné je jedlo bohaté na bielkoviny s minimálnym obsahom tuku. Na raňajky je lepšie podávať proteínovú omeletu (žĺtko 1 vajce, bielkoviny - do 2), dusenú. 1 šálku slabého čaju alebo šípkovej infúzie. Mliečne výrobky sa dodávajú výlučne vo forme cestovín z čerstvého nízkotučného tvarohového syra a nie viac ako 100 g za deň.
Obed sa podáva nastrúhanou ovsenou alebo ryžovou polievkou na slabom zeleninovom vývare alebo vode. Je dôležité si uvedomiť, že klinická výživa pankreatitídy u dospelých významne závisí od toho, ako disciplinovaný pacient dodržiava pokyny lekára. Nemôžete pridať produkt do určenej ponuky, ktorú pacient jednoducho „chce“. Pri obede je tiež dôležité vypiť pohár spomínanej infúzie alebo brusnicovej šťavy.

Na večeru nie sú povolené ťažké ani mastné jedlá, je lepšie sa obísť bez jedla, nezabudnite na dostatok pitia. Brusnice, rovnako ako ríbezle, sú jediné bobule povolené v strave pacienta, takže ich ovocná šťava musí byť pacientovi neustále k dispozícii. Norma pitia je až 4 - 5 pohárov denne. Celkový objem kvapaliny by nemal prekročiť 2, 5 litra.
Diéta do šiesteho dňa
 Potraviny by sa mali stále variť bez soli, korenia a dusené . Ako dezert bude užitočné pridať nastrúhanú jablkovú omáčku. Povolený je aj ryžový puding a malé množstvo medu v čaji. Chlieb ako každé pečivo by sa mal zo stravy úplne vylúčiť. Zoznam raňajkových jedál môže obsahovať aj dusené mäsové suflé z kurčaťa, knedle z rýb, pohánky a ovsené vločky, bez oleja a korenia. Kyslé mliečne výrobky sú úplne vylúčené. Ako doplnok k polievke sa mlieko povoľuje až do 50 ml na porciu.
Potraviny by sa mali stále variť bez soli, korenia a dusené . Ako dezert bude užitočné pridať nastrúhanú jablkovú omáčku. Povolený je aj ryžový puding a malé množstvo medu v čaji. Chlieb ako každé pečivo by sa mal zo stravy úplne vylúčiť. Zoznam raňajkových jedál môže obsahovať aj dusené mäsové suflé z kurčaťa, knedle z rýb, pohánky a ovsené vločky, bez oleja a korenia. Kyslé mliečne výrobky sú úplne vylúčené. Ako doplnok k polievke sa mlieko povoľuje až do 50 ml na porciu.
Na obed je dovolené dať pacientovi mäsové suflé alebo knedle. Králik, kuracie, jahňacie alebo jahňacie mäso - to je bielkovinový základ stravy. Ale môžete variť aj parné mäsové gule. Varené zemiaky alebo mrkva sú vhodné na ozdobenie. Iná zelenina, rovnako ako akékoľvek ovocie, je neprijateľná. Na zákusok si môžete uvariť pečené jablká. Pitie je stále hojné s dominanciou šípkového vývaru. Na večeru môžete jesť 100 g tvarohovej pasty a 50 g sušenej pšeničnej sušienky.
Druhý týždeň
 Strava na pankreatitídu, potravinové recepty a zásady varenia sa udržiavajú počas liečby a s následnou remisiou. Od druhého týždňa sa môže množstvo kalórií spotrebovaných pacientom zvýšiť na 1 200. Namiesto jedného vajíčka na proteínovú omeletu sú povolené dve. U dospelých je strava pre akútnu pankreatitídu miernejšia a nespôsobuje ťažký stres, hoci slabosť a apatia sú stále možné v druhom týždni.
Strava na pankreatitídu, potravinové recepty a zásady varenia sa udržiavajú počas liečby a s následnou remisiou. Od druhého týždňa sa môže množstvo kalórií spotrebovaných pacientom zvýšiť na 1 200. Namiesto jedného vajíčka na proteínovú omeletu sú povolené dve. U dospelých je strava pre akútnu pankreatitídu miernejšia a nespôsobuje ťažký stres, hoci slabosť a apatia sú stále možné v druhom týždni.
Od 8. dňa môžete mäsový alebo rybí vývar používať ako polievku 1 alebo 2-krát týždenne. Chutné steaky alebo koláčy sú, samozrejme, stále zakázané. Nemôžete tiež pridávať korenie, jesť muffiny a len múku. Budete sa musieť vzdať alkoholu raz a navždy. Denný príjem kalórií je až 1300.
Najdôležitejšie zlúčeniny zostávajú bielkoviny a uhľohydráty: mali by sa zameriavať predovšetkým na ne.
Dátum stravovania a ďalšie ošetrenie
V každom prípade určuje stupeň rigiditu stravy a jej načasovanie lekár . Kľúčovým cieľom v liečebnom štádiu je stabilizácia úrovne fermentácie a liečenie pankreasu. Je možné, že takto budete musieť jesť celý život. Len za týchto podmienok existuje záruka, že zdravie zostane na prijateľnej úrovni. Pre tých, ktorí sú si istí, že „môžete jesť všetko“, je pripomienka - úmrtnosť na pankreatitídu v niektorých prípadoch 70%. Je nevyhnutné riadiť sa stravou a minimalizovať nezdravé potraviny v strave.